В Школе медицины Стэнфордского университета создали плазмонный микрочип, способный быстро выявлять биомаркеры сахарного диабета первого типа. Разработка выводит дифференциальную диагностику диабета на новый уровень и на первичном этапе превращает её в простую амбулаторную процедуру.
По характеру течения сахарного диабета выделяют две формы заболевания. Клинически обе они характеризуются аномально высоким уровнем глюкозы в крови, но имеют разную этиологию и требуют разных методов лечения. Диабет первого типа связан с недостаточной выработкой инсулина, в то время как диабет второго типа обусловлен снижением чувствительности клеток к действию этого гормона.
До сих пор уточнение диагноза было трудоёмкой и затратной процедурой. Часто лабораторные исследования выполнялись в специализированных клиниках, куда рядовому пациенту весьма непросто попасть. В статье, опубликованной в Nature Medicine, описывается способ использования микрочипа для выявления маркеров диабета первого типа в амбулаторных условиях.

Одной из причин этого вида сахарного диабета считают аутоиммунные реакции, то есть – выработку антител к собственным тканям и гормонам. Это наиболее частый механизм развития заболевания, в результате которого атаке подвергаются бета-клетки поджелудочной железы, а также связывается синтезируемый ими инсулин. Антитела к антигенам островковых клеток и к самому инсулину обнаруживаются у больных диабетом первого типа, но отсутствуют у пациентов с диабетом второго типа (при корректной терапии), что используется как диагностический критерий.
Кроме того, антитела к эндогенному инсулину могут выявляться задолго до начала клинических проявлений диабета (месяцы и даже годы). Этим и объясняются случаи обнаружения антител к инсулину у практически здоровых людей, которые иногда интерпретируют как ошибку лабораторной диагностики.
В виду высокой стоимости анализа (700 – 1000 руб.) определение антител к инсулину редко используется в современной клинической практике при проведении скрининговых обследований.
Более ранний вариант диагностики, актуальный во многих странах до сих пор, включал использование радиоактивных изотопов, требовал наблюдения в течение нескольких дней и обходился в сотни долларов на пациента.
Микрочип позволит снизит себестоимость анализов в разы и сделать данный анализ стандартной практикой, направленной на ранее выявление диабета первого типа. При массовом производстве цена одного чипа составит около $20, а ресурс – пятнадцать анализов.

Согласно концепции «лаборатория-на-чипе», плазмонный анализатор также использует гораздо меньший (2 мкл) объем крови для исследования, чем требуется в любом другом методе.
Поэтому для определения маркеров диабета первого типа с помощью микрочипа вместо забора крови из вены достаточно капли капиллярной крови из пальца.
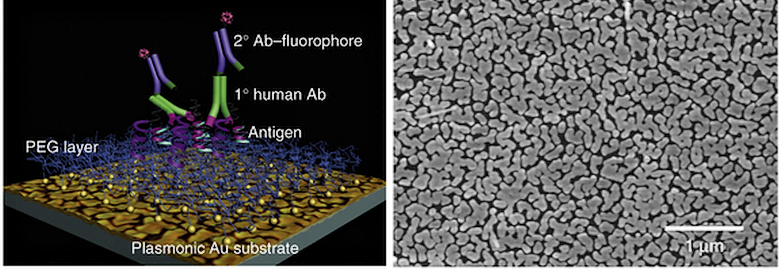
Как и прежние методики, микрочип опирается на флуоресцентный способ обнаружения антител. Новым в его конструкции стали стеклянные пластины, покрытые в виде определённого рисунка наночастицами золота. Они усиливают флуоресцентный сигнал за счёт поверхностного плазмонного резонанса, что позволяет надежнее обнаруживать антитела.
Несмотря на использование золота и применение нанотехнологий, производство чипа не составляет каких-то сложностей и не сопряжено с большими затратами. Клинические испытания с использованием образцов крови от больных сахарным диабетом и здоровых людей подтвердили эффективность использования микрочипа.
Помимо собственно лиц, страдающих неуточнённой формой сахарного диабета, основными кандидатами на скрининговое обследование станут их родственники. По имеющимся данным риск развития этого заболевания у родственников выше в несколько раз. Быстрый и дешёвый способ ранней диагностики поможет им вовремя скорректировать диету, получить корректирующее лечение и снизить вероятность развития тяжёлых форм диабета.
Сейчас разработчики ждут одобрения методики на внедрение в клиническую практику от Управления по санитарному надзору за качеством пищевых продуктов и медикаментов. «Мы ожидаем, что с помощью нового теста улучшиться не только диагностика сахарного диабета, но и наше понимание развитие этой болезни. В более широком смысле мы сможем отслеживать, как новые методы лечения влияют на организм», – пояснил доцент кафедры детской эндокринологии, доктор медицинских наук Брайан Фельдман (Brian Feldman).
Ранняя классификация пациентов с обеими формами сахарного диабета включала такие данные, как возраст, пол, масса тела и этническая принадлежность. Статистики пытались выявить корреляцию между заболеванием и этими параметрами, определяя группы повышенного риска. Последние данные говорят о том, что характер распространённости заболевания изменяется, и старые критерии использовать уже не рационально.
К примеру, несколько десятилетий назад, сахарный диабет первого типа диагностировался почти исключительно у детей. Вследствие этого он даже получил второе название «ювенильный». Диабет второго типа был характерен для людей среднего и пожилого возраста с избыточной массой. Различия этих групп пациентов были настолько явными, что даже лабораторное подтверждение конкретной формы диабета считалось в то время ненужным.
Однако в последние годы мы столкнулись с резким увеличением числа детей, страдающих ожирением. Около четверти из них сейчас больны диабетом второго типа, что было совершенно нехарактерно в те годы, когда разрабатывались применяемые до сих пор стандарты лечения. Из-за лучшей лабораторной диагностики (или по каким-то другим, пока невыясненным причинам) продолжает расти число взрослых с впервые установленным диабетом первого типа.
Микрочип различает две основные формы сахарного диабета по экспресс-анализу на содержание антител к бета-клеткам поджелудочной железы и самому инсулину. Разработчики утверждают, что данный чип обладает высокой чувствительностью, однако, как и у всякого метода, у него есть свои ограничения.
К примеру, антиинсулиновые аутоантитела можно спутать с антителами, появляющимися у инсулинозависимых больных при длительном лечении. Поэтому новый метод экспресс-диагностики вовсе не самодостаточен, хотя и предвещает очередную революцию в медицине. Как и прежде, окончательный диагноз должен ставить лечащий врач, сопоставив массу данных о пациенте, а не лаборант, видящий только результаты одного анализа.
